胸膜炎
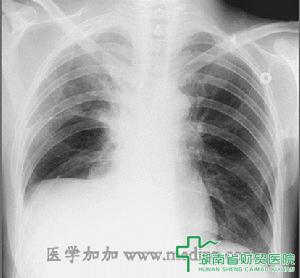
简介 结核性胸膜炎是最常见的一种。干性胸膜炎时,胸膜表面有少量纤维渗出,表现为剧烈胸痛,似针刺状,检查可发现胸膜摩擦音等改变。渗出性胸膜炎时,随着胸膜腔内渗出液的增多,胸痛减弱或消失,病人常有咳嗽,可有呼吸困难。此外常有发热、消瘦、疲乏、食欲不振等全身症状。检查可发现心、肺受压的表现。在大量胸液时,可通过胸部检查和X线检查发现。结核性胸膜炎的治疗主要包括结核药物治疗;加速胸液的吸收,必要时抽液治疗;防止和减少胸膜增厚和粘连,选用肾上腺皮质激素等.胸膜炎是各种原因引起的胸膜壁层和脏层的炎症。大多为继发于肺部和胸部的病变,也可为全身性疾病的局部表现。临床上胸膜炎有多种类型,以结核性胸膜炎最为常见。本病属中医“咳嗽、悬饮、肋痛”范畴。症状 胸膜炎最常见的症状为胸痛。胸痛常突然出现,程度差异较大,可为不明确的不适或严重的刺痛,可仅在患者深呼吸或咳嗽时出现,亦可持续存在并因深呼吸或咳嗽而加剧。胸痛为壁层胸膜的炎症所致,通常出现于正对炎症部位的胸壁。亦可表现为腹部、颈部或肩部的牵涉痛 。
胸膜炎
由于深呼吸可致疼痛,故常引起呼吸浅快,患侧肌肉运动较对侧为弱。如果发生大量积聚,可致两层胸膜相互分离,则胸痛可消失。大量胸腔积液可致呼吸时单侧或双侧肺扩张受限,发生呼吸困难。
根据胸痛的特征,常可作出胸膜炎的诊断。医生使用听诊器可闻及一种吱吱的摩擦音,称为胸膜摩擦音。尽管胸部X线检查不能显示胸膜炎,但可发现肋骨骨折、肺部病灶或少量胸腔积液。
突然发生的胸痛是胸膜炎的主要症状。典型的胸痛为刺痛,在呼吸和咳嗽时加重,程度可有差异。可仅为隐隐不适,或仅在病人深呼吸或咳嗽时出现。脏层胸膜无痛感;疼痛因壁层胸膜疼痛引起。临床表现 1.病情轻者无症状。
2.主要临床表现为胸痛、咳嗽、胸闷、气急,甚则呼吸困难,感染性胸膜炎或胸腔积液继发感染时,可有恶寒、发热。
3.不同病因所致的胸膜炎可伴有相应疾病的临床表现。
胸膜炎呈强迫侧卧体位分类
结核性胸膜炎 1、典型症状
(1)起病较急,可先有几周午后低热、盗汗、乏力、消瘦等结核中毒性症状。(2)胸痛:起病时有胸痛,胸液增多后胸痛即消失。
(3)咳嗽:多为刺激性干咳。
2、重要体征:有胸腔积液时患者胸廓饱满,呼吸活动减弱,叩诊浊音,语颤、呼吸音减弱或消失。
3、辅助检查
(1)血常规:白细胞计数正常或在早期略增高,但很少超12×109/L。血沉增快。
(2)痰结核菌检查:痰菌阳性。
(3)胸液检查:为渗出性,透明,草黄色,比重大于1.018,利凡他试验阳性,蛋白定量大于30g/L。
(4)结核菌素试验:阳性。
(5)胸部X线检查:中、下肺野大征密度增深阴影,少量积液时仅表现肋膈角变钝。
化脓性胸膜炎系指脓性液体积聚于胸腔,多系全身、肺或腹腔感染的并发症。常见病因有肺部急性炎症,结核性胸膜炎继发感染;腹腔感染(膈下脓肿)、纵隔感染、胸部创伤及败血症。
(一)急性脓胸
1、典型症状
(1)全身表现:畏寒,高热,弛张热。
(2)胸部表现:剧烈胸痛,胸闷,气促、咳嗽。
2、重要体征:患侧胸部有腔积液体征,局部胸壁皮肤可有红肿、发热、压痛。杵状指(趾)在2—3周内出现。
3、辅助检查
(1)血常规:白细胞计数增高,常在15×109/L以上,以中性粒细胞为主。(2)胸部X线检查:同胸腔积液。
(3)胸腔穿刺:积液为脓性,可进一步做细菌培养。
慢性脓胸 指三个月以上的脓胸。多为急性脓胸治疗不当所致。
1、典型症状与重要体征
(1)全身症状:慢性病容,消瘦,苍白,贫血,持续发热,杵状指(趾)。
(2)胸部表现:咳嗽,咳痰,气促,胸闷,胸痛,患侧胸壁凹陷,肋间隙变窄,活动受限。
2、辅助检查:胸部X线检查:患侧胸膜增厚,胸廓塌陷,肋骨挤拢,横膈抬高。诊断 1.一般分为以下10型:
①纤维蛋白性胸膜炎:即“干性胸膜炎”,胸膜局部渗出少量纤维蛋白而无胸腔积液。多由肺部炎症蔓延至胸膜所致,多数无症状,少数病人有局限性针刺样痛。
②浆液纤维蛋白性胸膜炎:即“渗出性胸膜炎”,为浆液和纤维蛋白渗出积聚于胸腔内,常由结核性胸膜炎、化脓性胸膜炎、肿瘤性胸膜炎所致。胸痛气急为主要表现。
③结核性胸膜炎:由结核菌从原发综合征的淋巴结经淋巴管到达胸膜,或胸膜下的结核病灶蔓延至胸膜所致。临床主要有结核性干性胸膜炎、结核性渗出性胸膜炎、结核性脓胸。常有胸痛,气急及结核中毒症状。
④肿瘤性胸膜炎;由胸内或胸外癌肿,直接侵犯或转移至胸膜所致。主要表现为胸闷、进行性呼吸困难,并伴原发病灶的相应症状。
⑤化脓性胸膜炎:多由肺、食道、腹部感染等蔓延至胸膜所致。表现为恶寒、高热、胸痛、咳嗽和咯吐脓痰。⑥真菌性胸膜炎:多由放线菌、白色念球菌累及胸膜所致。
⑦结缔组织病胸膜炎:常见于类风湿性关节炎及系统性红斑狼疮等疾病。以胸痛、气急及原发疾病症状为主要表现。
⑧胆固醇性胸膜炎;为胸液中含有大量的游离胆固醇结晶,可能与脂肪代谢障碍有关,临床症状轻微。
⑨乳糜胸:为胸液中含淋巴乳糜,多因肿瘤、淋巴结结核、丝虫病肉芽肿压迫或损伤胸导管和乳糜池所致。胸闷、气急为主要表现。
⑩血胸:是指明显的胸腔内出血。是由于自发性气胸、含血管的胸膜黏连撕裂、或出血性胰腺炎等病因所致。主要表现为胸痛、胸闷、甚至休克等症状。
2.查体:干性胸膜炎:呼吸运动受限,局部压痛,呼吸音减弱,可闻及胸膜摩擦音。渗出性胸膜炎:积液量多时患侧呼吸运动受限,甚则强迫体位,呼吸急促,心率加快,胸廓饱满,气管向健侧移位,叩诊呈实音,语颤、呼吸减弱或消失。
3.x线检查:于性胸膜炎病变局限者可无明显变化。胸腔积液较少时,见肋隔角模糊变钝。胸腔积液较多时,可见肺下野密度增加,阴影上缘自腋下向内下方呈弧形分布。
4.超声波检查:可发现透声良好的液性暗区,可提示穿刺的范围、部位、深度。
5.实验室检查:
①胸腔积液常规、生化、培养可判断积液的性质,及发现结核菌或其他致病菌。
②结核菌素试验及结核杆菌抗体阳性有助于结核性胸膜炎的诊断。
③血常规检查白细胞计数可正常或增高,血沉常加快。
6.本病应注意与支气管肺癌胸膜转移及肝、肾、心脏疾病所致的胸腔积液相鉴别。治疗
西医药治疗 ①抗生素治疗
A.抗结核药物治疗:适用于结核性干性或渗出性胸膜炎的治疗。异烟肼每日300毫克、或利福平每日坝毫克、或乙胺丁醇每日0.75--1克,一次顿服,连续服药3个月。链霉素每日0.75--1克,肌注,1--2月,与口服药交替使用,总计疗程6--9月。
B.非结核性胸膜炎:应针对原发病(如感染、肿瘤等)选择相应的药物治疗。
C.化脓性胸膜炎或结核性脓胸伴感染者:青霉素C每日160--320万单位,分4次肌注,并可于胸腔内再加注807单位。
②缓解疼痛:口服阿司匹林0.6克或消炎痛50毫克,1日3次,或可待因15--30毫克,1日3次。
③胸腔穿刺抽液:适用于渗出性胸膜炎胸腔大量积液,有明显呼吸困难,或积液久治仍不吸收者。每次抽液量不宜超过1000毫升,每周2-3次。
④激素治疗:与抗结核药物联用,对消除全身毒性症状,促进积液吸收,防止胸膜增厚黏连,有积极的治疗作用。可用强的松15--30毫克,分3次口服,待全身症状改善,积液明显吸收减少时,可逐渐减量,一般用药4--6周。
中医药治疗 ①邪犯胸肺:恶寒发热,咳嗽痰少,胸胁刺痛,口苦咽干,舌红苔薄,脉弦数。
治法:和解清热,理气通络。
方药:瓜蒌、猫瓜草各30克,柴胡、赤白芍各15克,黄芩、半夏、枳壳、桔梗、桑白皮各10克,甘草6克。
②饮停胸胁:咳唾引痛,呼吸困难,咳逆喘息不能乎卧,舌苔白腻,脉沉弦。
治法:逐水祛饮。
方药:百部30克,瓜蒌、茯苓各15克,葶苈子11克,桑白皮、苏于、陈皮、半夏、椒目、薤白、橘红各10克,甘草6克。
③痰淤互结:胸痛胸闷,呼吸不畅,迁延经久不已,舌紫暗、苔白,脉弦。
治法:化痰活血,理气和络。
方药:意苡仁30克,瓜蒌、赤芍、茯苓各15克,旋复花、苏于、杏仁、半夏、香附、陈皮、枳壳、路路通各10克,制乳没各6克(包煎)。
④阴虚内热:呛咳少痰,口干咽燥,潮热盗汗,五心烦热,颧红,形体消瘦,舌红少苔,脉细数。
治法:滋阴清热。
方药:沙参、麦冬、玉竹、花粉、百部各15克,太子参13克,桑白皮、地骨皮、功劳叶、银柴胡、广郁金、杏仁各10克,川贝粉6克(冲服)。预防与调养 l.注意休息,高蛋白及高维生素饮食。
2.治疗应坚持、彻底。
3.结核性胸膜炎 不可随便停药 ,因为那样会使结核菌产生抗药性 不方便以后的治疗
爱心提示:以上介绍用方,请务必咨询当地正规中医医院,结合自身生理特点和不同的病理变化,辨证选择使用。
胸膜炎
家庭护理要点:
护理者保持镇定,病人居室要安静,以解除其不安情绪。
让病人采取疼痛部位向下的侧卧位,尽量减少患侧部位的活动。
对持续性剧痛者,伴有呼吸困难而影响睡眠时,可酌情使用止痛药或镇静药。癌症引起的胸痛在晚期可间断使用麻醉药(以不成瘾为原则)。对有呼吸困难者常需给予吸氧。
胸痛伴有剧烈咳嗽者可实施热湿敷,缓解疼痛;伴咯血时可用冷湿敷。
因胸痛而影响呼吸者,可用绷带或胶布固定,限制胸廓活动度。
发热期间应卧床休息。饮食以易于消化吸收、富含营养为原则。结核性胸膜炎 胸膜炎是胸膜的炎症,可由于感染(细菌、病毒、霉菌、阿米巴、肺吸虫等)、肿瘤、变态反应、化学性和创伤性等多种疾病所引起。在细菌感染所致的胸膜炎中,结核菌性胸膜炎是最常见的一种胸膜炎。结核性胸膜炎,属于肺结核病五大类型的V型,其虽非肺部病变,但在临床上与肺结核有密切的关系。
祖国医学认为结核性胸膜炎不属肺痨范畴,当属"胸痛、咳嗽、发热”等范畴,故治则方药与肺痨也不相同。
现代医学认为,结核性胸膜炎是由结核菌及其代谢产物进入正处于高度过敏状态的机体胸膜腔中所引起的胸膜炎症。为儿童和青少年原发感染或继发结核病累及胸膜的后果。此时肺内可同时有或无明显结核病灶,发现结核菌到达胸膜腔的途径有三:
病变直接蔓延。
淋巴播散。
血行播散。
当机体处于高度变态反应状态,结核菌及其代谢产物侵入胸膜,则引起渗出性胸膜炎。当机体对结核菌过敏反应较低,则只形成局限性纤维素性胸膜炎(即干性胸膜炎)。少数病人由干性胸膜炎进展为渗出性胸膜炎,胸膜炎症早期先有胸膜充血、水肿和白细胞浸润占优势,随后淋巴细胞转为多数,胸膜内皮细胞脱落,其表面有纤维蛋白渗出,继而桨液渗出,形成胸腔积液,胸膜常有结核性结节形成。
祖国医学认为,外感阳热之邪、邪正相抗、阳盛于外,故发热畏寒;热乘于上,首取犯肺,肺失清肃则咳嗽;血乃属阴,赖阳气以运行,气行血亦行,气滞则血凝。邪毒蕴结于肺,阻碍气机,脉络瘀滞血运不畅,以致不通则痛,故胸痛剧烈,似针锥之状,随活动而加剧,元气亏耗,肌腠驰松、津失气摄、则容易出汗,身体衰弱无力;饮停于胸、清阳失于输布、肺气受损、肺络阳气不充;则气促、紫绀,端坐呼吸而不能平卧。
结核性胸膜炎多发生于儿童和40岁以下的青壮年,按病理解剖可分为干性胸膜炎和渗出性胸膜炎两大类。
(一)、干性胸膜炎可发生于胸膜腔的任何部分。其症状轻重不一,有些病人很少或完全没有症状,而且可以自愈。有的人起病较急,有畏寒,轻度或中度低烧,但主要症状是局限性针刺样胸痛。胸痛系因壁层和脏层胸膜互相贴近摩擦所致,故胸痛多位于胸廓呼吸运动幅度最大的腋前线或腋后线下方,深呼吸和咳嗽时胸痛更甚。如病变发生于肺尖胸膜,胸痛可沿臂丛放射,使手疼痛和知觉障碍,如在膈肌中心部,疼痛可放射到同侧肩部;病变在膈肌周边部,疼痛可放射至上腹部和心窝部。由于胸痛病人多不敢深吸气,故呼吸急促而表浅,当刺激迷走神经时可引起顽固性咳嗽。查体可见呼吸运动受限,局部有压痛,呼吸音减低,触到或听到胸膜摩擦音,此音不论呼气或吸气时均可听到而咳嗽后不变为其特点。此时,胸膜摩擦音为重要体征。
(二)、结核性渗出性胸膜炎。
病变多为单侧,胸膜腔内有数量不等的渗出液,一般为浆液性,偶见血性或化脓性。
按其发生部位可分为:肋胸膜炎(又称典型胸膜炎)包裹性胸膜炎,叶间胸膜炎,纵膈胸膜炎,膈胸膜炎,肺尖胸膜炎。
典型渗出性胸膜炎起病多较急,有中度或高度发烧、乏力、盗汗等结核中毒症状,发病初期有胸痛,多为刺激性剧痛,随胸液出现和增多,因阻碍壁层和脏层胸膜的互相摩擦,胸痛反而减轻或消失。但可出现不同程度的气短和呼吸困难。
病初多有刺激性咳嗽,痰量通常较少,转移体位因胸液刺激胸膜可引起反射性干咳。体征随胸液多少而异,少量胸液可无明显体征。积液吸收后,往往遗留胸膜粘连或增厚。
病因:
结核菌从原发综合征的肺门及纵隔淋巴结经淋巴管逆流到达胸膜腔。血行播散或临近胸膜的结核病灶直接破溃使结核菌及其代谢产物直接进入胸膜腔,引起胸膜炎症。
症状及体征:
(一)症状:起病可急可缓,多较急骤。全身中毒症状有:中、高度发热、盗汗、乏力、全身不适等。局部症状可有胸痛、干咳,大量胸腔积液时可有气急、胸闷、端坐呼吸及紫绀。
(二)体征:干性胸膜炎可有胸膜摩擦音、湿性胸膜炎积液量少或叶间积液可无体征。积液量多时可见患侧胸廓饱满、呼吸运动减弱,气管及心脏向健侧移位,患侧语颤减弱,叩诊呈浊音或实音,呼吸音减弱或消失。
检查:
(一)常规检查:血常规、血沉、肝功、血糖、乙肝五项TB-AB。
(二)细菌学:痰涂片、胸水集菌、培养或胸水TB-DNA查结核菌。
(三)胸水:常规、生化、胸水和血液LDH及蛋白比值、ADA。
(四)X线、胸正侧位片、必要时可拍高KV、断层或CT检查。
(五)超声检查:胸腔A超或B超检查,可测出液体的多少及定位。
(六)结核菌素试验。
(七)肺功能检查
(八)胸膜活检、细菌学检查阴性者
(九)胸腔镜检查:用于以上检查不能确诊者
诊断:
(一)有上述临床症状、体征,胸片显示有胸腔积液的影像
(二)胸水常规及生化检查符合渗出液
(三)胸水查到结核菌,胸膜活检或胸腔镜检查发现结核病变。
(四)胸水ADA>50u/L,TB-Ab阻性率高,LDH上升均有助诊断。
(五)结素试验:强阳性。阴性不能排除结核。
(六)A超或B超检查可见积液征象。
(七)免疫检查:TB-AB,SCIC,SIL-2R
(八)应排除其它原因引起的胸腔积液,必要时可用胸膜穿刺活检。
鉴别诊断
(一)干性胸膜炎以胸痛为主,要与肋间神经痛,心绞痛,大叶性肺炎及带状疮疹早期的胸痛及支气管肺癌胸膜转移等相鉴别。胸痛可放射到腹部要与急腹症区别。
(二)湿性胸膜炎:先鉴别是渗出液或漏出液,结核胸液为渗出性。胸液检查:
1、物理性状:多为草黄色、透明或稍混浊、易凝固,少数为血性。
2、比重>1.018。
3、细胞数>0.3×109/L,淋巴细胞占优势,可达80%。
4、蛋白定量>30g/L。
5、胸液蛋白/血清蛋白>0.5。
6、LDH>200μ/L。
7、胸液LDH/血清CDH>0。
8、ADA>50μ/L。
渗出性胸液要与以下疾病鉴别:
1、感染性疾病所致胸水:包括细菌、病毒、支原体真菌、寄生虫等引起胸腔积液。
2、肿瘤性:如支所气管肺癌、恶性肿瘤胸膜转移及胸膜间皮瘤等。
3、结缔组织性疾病:如系统性红斑狼疮、类风湿性胸膜炎等。
4、其它原因致胸液、如美格氏综合症、乳摩胸、布卡氏综合征等。
治疗:
原则:抗结核治疗、减轻全身及胸膜反应,中量以上积液应积极抽液,以减轻中毒症状,解除对肺及心血管的压迫使肺复张,纵隔复位,抽出胸水防止和减轻胸膜粘连,保护肺功能。
(一)休息:急性期应卧床休息,加强营养。
(二)抗结核药物应用,方案2SHRZ/4HR。
(三)激素应用糖皮质激素有抗炎、抗过敏、降低机体敏感性、减少胸液渗出、促进吸收防止胸膜粘连和减轻中毒症状等作用,在有急性渗出,症状明显,积液量多,可在有效抗结核药物应用的基础上应用。一般为强的松15-30mg/日,分三次口服,疗程4-6周,待症状消失,胸液减少,可逐渐减量至停药。
(四)胸腔穿刺抽液:每周抽水2-3次,直到积液甚少,不易抽出为止,每次抽液一般不超过1000ml,抽液后可于胸腔内注入抗结核药物和激素治疗。
(五)对症治疗
(六)外科治疗:严重的胸膜增厚和包裹性积液可做胸膜剥脱术。
西医治疗
针对病因用药。如为结核性胸膜炎,需选用链霉素和异烟肼联合用药①异烟肼0.3克,每日1克,疗程为1年。②链霉素0.75-1克肌注,每日1次,1个月后改为1克肌注,每周2-3次,共3个月。注意口麻、头晕、耳鸣等副作用。②利福平0.45-0.6克,晨空腹服一次。或用乙胺丁醇等。全身中毒症状严重者,积液量多,可用强的松口服,每日20-30mg,疗程为4-6周。中等量以上胸液者每周抽液1-2次,直至胸液减少。首次抽液一般不超过500毫升,以后每次抽液以不超过1000毫升为宜。注意抽液不能过多过快,以免引起复张后肺水肿。抽液后可针对病因,胸腔内注入药液。还可用可待因镇痛,咳必清镇等。
中医治疗
夏枯草索500克,加水2000毫升,煎煮浓缩至1000-1200毫升,每次30-50毫升,每日3次口服,适用于悬饮而又发热者。
结核中毒症状和胸腔积液存在时,应卧床休息。一般需休息2-3个月后逐渐恢复轻工作。适当增加营养、忌辛辣、烟酒等物,饮食要易于消化。化脓性胸膜炎 化脓性胸膜炎(脓胸)是胸部常见病之一,是指胸膜腔受致病菌感染,形成脓液的积聚。依病程的长短,分为急性脓胸和慢性脓胸两大类。按病原致病菌的不同,分为化脓性、结核性及其他特异病原性脓胸。根据胸膜腔受累的范围可分为局限性(包囊性)脓胸和全脓胸。
病因
急性脓胸主要是由于胸膜腔的继发性感染所致。常见的原因有以下几种:
(一)肺部感染:约50%的急性脓胸继发于肺部炎性病变之后。肺脓肿可直接侵及胸膜或破溃产生急性脓胸。
(二)邻近组织化脓性病灶:纵隔脓肿、膈下脓肿或肝脓肿,致病菌经淋巴组织或直接穿破侵入胸膜腔,可形成单侧或双侧脓胸。
(三)胸部手术:术后脓胸多与支气管胸膜瘘或食管吻合口瘘合并发生。有较少一部分是由于术中污染或术后切口感染穿入胸腔所致。
(四)胸部创伤:胸部穿透伤后,由于弹片、衣服碎屑等异物可将致病菌带入胸膜腔,加之常有血胸,易形成化脓性感染。
(五)败血症或脓毒血症:细菌可经血循环到达胸腔产生脓胸,此类多见于婴幼儿或体弱的病人。
症状
患者常有胸痛、发热、呼吸急促、脉快、周身不适、食欲不振等症状,如为肺炎后急性脓胸,多有肺炎后1~2周出现胸痛、持续高烧的病史。
检查
1.血常规白细胞计数增高,中性粒细胞增多。
2.X线检查因胸膜腔积液的量和部位不同表现各异。
3.超声波检查可见积液反射波,能明确积液范围并可作出准确定位,有助于确定穿刺部位。
4.脓胸的确诊,必须做胸腔穿刺抽得脓液。并作涂片镜检、细菌培养及抗菌素敏感试验,依此选用有效的抗菌素治疗。
治疗
急性脓胸的治疗原则包括控制感染、排除脓液、全身支持治疗三个方面。
(一)控制感染:根据病原菌及药敏试验选用有效足量的抗菌素(头孢噻啶,先锋霉素Ⅴ,氧氟沙星,甲哨唑),以静脉给药为好,观察疗效并及时调整药物和剂量。
(二)排除脓液:是脓胸治疗的关键。一岁以下的婴幼儿可用穿刺及胸腔内注入抗菌素治疗,多可获得满意效果。年龄再大的患者,应尽早施行胸腔闭式引流,排尽脓液。引流术后定期行X线检查,随时调整胸引管;保证引流通畅,鼓励病人多下地活动。
(三)全身支持治疗:应包括给予高蛋白、高热量、高维生素饮食,鼓励多饮水。必要时静脉补液并输血。
急性脓胸主要是由于胸膜腔的继发性感染所致常见的原因有以下几种:
(一)肺部感染:约50%的急性脓胸继发于肺部炎性病变之后肺脓肿可直接侵及胸膜或破溃产生急性脓胸。
(二)邻近组织化脓性病灶:纵隔脓肿膈下脓肿或肝脓肿,致病菌经淋巴组织或直接穿破侵入胸膜腔,可形成单侧或双侧脓胸
(三)胸部手术:术后脓胸多与支气管胸膜瘘或食管吻合口瘘合并发生有较少一部分是由于术中污染或术后切口感染穿入胸腔所致。
(四)胸部创伤:胸部穿透伤后由于弹片、衣服碎屑等异物可将致病菌带入胸膜腔,加之常有血胸易形成化脓性感染。
(五)败血症或脓毒血症:细菌可经血循环到达胸腔产生脓胸此类多见于婴幼儿或体弱的病人。
急性脓胸的治疗原则包括控制感染排除脓液、全身支持治疗三个方面。
(一)控制感染:根据病原菌及药敏试验选用有效足量的抗菌素(头孢噻啶,先锋霉素Ⅴ氧氟沙星,甲哨唑),以静脉给药为好,观察疗效并及时调整药物和剂量
(二)排除脓液:是脓胸治疗的关键一岁以下的婴幼儿可用穿刺及胸腔内注入抗菌素治疗,多可获得满意效果。年龄再大的患者应尽早施行胸腔闭式引流,排尽脓液。引流术后定期行X线检查随时调整胸引管;保证引流通畅,鼓励病人多下地活动。
(三)全身支持治疗:应包括给予高蛋白高热量、高维生素饮食,鼓励多饮水必要时静脉补液并输血。



